
Lưu ý độc tính của kháng sinh chloramphenicol
Chloramphenicol là kháng sinh đầu tiên được sản xuất tổng hợp trên quy mô lớn. Tuy nhiên, người ta đã nhận ra rằng thuốc có thể gây rối loạn cơ quan tạo máu của con người ở mức nghiêm trọng và có thể gây tử vong. Từ đó, việc sử dụng thuốc bị suy giảm. Tới nay đã có nhiều chế phẩm thuốc chloramphenicol được đưa vào sử dụng với mức độ an toàn hơn.
Chloramphenicol là kháng sinh đầu tiên được sản xuất tổng hợp trên quy mô lớn. Tuy nhiên, người ta đã nhận ra rằng thuốc có thể gây rối loạn cơ quan tạo máu của con người ở mức nghiêm trọng và có thể gây tử vong. Từ đó, việc sử dụng thuốc bị suy giảm. Tới nay đã có nhiều chế phẩm thuốc chloramphenicol được đưa vào sử dụng với mức độ an toàn hơn.
Thuốc được điều trị trong bệnh gì?
Chloramphenicol là một loại thuốc kìm khuẩn, nó ức chế vi khuẩn phát triển bằng cách ức chế tổng hợp protein. Chloramphenicol có phổ kháng khuẩn hiệu quả trong điều trị nhiễm trùng mắt do một số vi khuẩn như Staphylococcus, Streptococcus pneumonia và Escherichia coli. Thuốc không hiệu quả đối với vi khuẩn Pseudomonas aerugiosa.
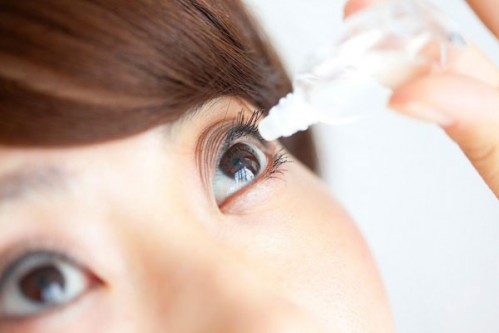
Chloraphenicol được bào chế dưới dạng thuốc nhỏ mắt để điều trị viêm kết mạc do vi khuẩn.
Ban đầu, chloramphenicol được chỉ định điều trị thương hàn nhưng hiện tại, vi khuẩn Salmonella typhi hầu như đã kháng thuốc nên nó hiếm khi được sử dụng cho loại bệnh này. Do khả năng xâm nhập hàng rào máu não tuyệt vời nên chloramphenicol vẫn là lựa chọn đầu tiên đối với các bệnh áp-xe não do tụ cầu… Nó có khả năng chống lại 3 vi khuẩn chính gây viêm màng não là Neisseria meningitides, Streptococcus pneumonia và Haemopphilus influenza. Kháng sinh này cũng có hiệu quả chống lại vi khuẩn Enterococcus faecium, do đó, thuốc được chỉ định trong trường hợp vi khuẩn này đã kháng lại kháng sinh nhóm vancomycin.
Những độc tính do thuốc gây ra
Chloramphenicol được bào chế dưới dạng thuốc tiêm (trong điều trị bệnh viêm não), thuốc nhỏ mắt (thuốc mỡ và thuốc nhỏ) để điều trị viêm kết mạc do vi khuẩn.
Do phần lớn thuốc được chuyển hóa tại gan, do vậy, với những bệnh nhân suy gan, liều dùng phải được điều chỉnh theo nồng độ thuốc trong gan để tránh những nguy hại do thuốc gây ra trên cơ quan này. Thuốc cũng được bài tiết qua thận là chủ yếu, do đó, với bệnh nhân suy thận cũng cần thận trọng khi dùng. Chloramphenicol đi vào sữa mẹ, vì thế, với người đang cho con bú cũng nên tránh sử dụng thuốc này.
Các tác dụng phụ nghiêm trọng nhất khi sử dụng chloramphenicol là thiếu máu bất sản. Hiệu ứng này tuy hiếm gặp nhưng thường nặng và gây tử vong bởi không có giải pháp và cũng không có cách dự đoán bệnh nhân có thể hoặc không thể gặp phải tác dụng phụ này. Tai biến do độc tính của thuốc có thể xảy ra sau vài tuần hoặc vài tháng khi mà việc sử dụng chloramphenicol đã được dừng lại. Yếu tố phản ứng này cũng có thể liên quan đến di truyền.
Thuốc thiamphenicol là kháng sinh bán tổng hợp từ chloramphenicol không gây ra tai biến này, tuy nhiên, tại Mỹ và châu Âu, thuốc này chỉ được sử dụng trong thú y chứ không được chấp nhận sử dụng ở người.
Tác dụng ức chế tủy xương cũng là một phản ứng có hại của chloramphenicol. Đây là phản ứng độc hại trực tiếp của thuốc trên ty thể tế bào con người. Biểu hiện đầu tiên là giảm mức huyết sắc tố. Hiện tượng thiếu máu có thể được khắc phục nếu dừng thuốc, tuy nhiên, cũng không thể dự đoán được khả năng phát triển của thiếu máu bất sản.
Bệnh bạch cầu là một loại ung thư máu hoặc tủy xương đặc trưng bởi sự gia tăng bất thường của các tế bào bạch cầu non. Đây là một trong những tác dụng độc hại của chloramphenicol, đặc biệt ở trẻ em thì nguy cơ gia tăng của bệnh bạch cầu khi sử dụng thuốc càng cao. Thời gian sử dụng càng lâu cũng tỉ lệ thuận với nguy cơ mắc bệnh.
Hội chứng xám xuất hiện khi sử dụng chloramphenicol đường tĩnh mạch, thường xảy ra ở trẻ sơ sinh bởi các men gan chưa hoạt động đầy đủ.
Cần tránh dùng với thuốc nào?
Chloramphenicol chống chỉ định dùng đồng thời với các thuốc giảm đau tủy xương. Thuốc cũng tăng nồng độ trong gan nếu sử dụng đồng thời với các thuốc như thuốc chống trầm cảm, antiepileptic và thuốc ức chế bơm proton, thuốc chẹn kênh canxi, thuốc ức chế miễn dịch, thuốc hóa trị liệu ung thư, benzodiazepine, thuốc kháng nấm nhóm azol, thuốc chống trầm cảm ba vòng, kháng sinh macrolid, SSRIs, các statin và thuốc ức chế PDE5.
Cuối cùng, dù thuốc có nhiều độc hại nhưng hiệu quả sử dụng trên một số vi khuẩn cao nên thuốc hiện vẫn được chỉ định trong một số bệnh kể trên. Tuy nhiên, việc sử dụng thuốc như thế nào, dùng trong bao lâu, đường dùng… là điều bệnh nhân cần tôn trọng chỉ định chặt chẽ của bác sĩ.
Theo SKDS
















![BST hình hài hước - hình ảnh vui nhộn nhất [ ảnh vui, hài hước 18+]](http://lethetri.jcapt.com/img1/store/BaiViet/anh-vui.jpg)









